●腰が痛む。お尻の痛み。足が痺れる、力が入らない。前かがみや座位姿勢で痛みが増える。
●歩き始めてしばらくすると腰が痛い。太ももや膝から下に痺れや痛みがある。(前かがみになったり、腰かけたりすると症状が軽減し、歩けるようになる。自転車だとそのような症状は感じない。)
●朝起きた時に激痛だが、起きてしまうと痛くない。
●尻もちをついた後から腰が痛む。
●急に腰の痛みが強くなってきた。(高齢の方)
●お尻、太もも裏、ふくらはぎが痛みやしびれを感じる
●骨粗鬆症
●腰が痛む。お尻の痛み。足が痺れる、力が入らない。前かがみや座位姿勢で痛みが増える。
腰椎椎間板ヘルニア
病態
背骨の間に椎間板というクッション材があります。その中にある髄核というゲル状のものが脊柱管内に飛び出し神経を圧迫して、腰痛や臀部痛、足先へ走る痛みやしびれ、筋力低下を引き起こします。
症状が進行すると運動麻痺が出現したり、尿や便の排出に異常をきたす状態になることもあります。
誘因としては加齢的な変化、軽微な外傷(捻挫や打撲など)や長時間一定の姿勢を強いる作業、スポーツ傷害などが考えられます。中には、重いものを持った際やくしゃみなどをきっかけに発症することもあるようです。
治療
逸脱した髄核は自然に消滅することが多いです。そのため、必ずしも手術が必要というわけではありません。
- コルセットでの局所の安静
- 消炎鎮痛薬、または神経ブロック注射を行います
- 理学療法士、鍼灸師によるリハビリ
当院では理学療法士によるリハビリを必要に応じて行います。
身体のチェックを行い、なぜヘルニアになってしまったのかを考え、姿勢や、柔軟性、体の使い方の方法を一緒に考えアドバイスさせていただきます。
痛み・しびれが強く症状が改善しない場合は患者様と相談の上、MRI検査・手術も考慮し 当院の提携病院へご紹介致します。
●歩き始めてしばらくすると腰が痛い。太ももや膝から下に痺れや痛みがある。(前かがみになったり、腰かけたりすると症状が軽減し、歩けるようになる。自転車だとそのような症状は感じない。)
腰部脊柱管狭窄症
病態
背骨の中には神経が通るトンネル(脊柱管)があり、加齢や労働等により、骨が変形したり靭帯が厚くなり、神経を圧迫することにより痛みが発生します。
背筋を伸ばすと脊柱管の中の圧迫が強くなるため症状が出現します。
前かがみや座った状態は圧迫が軽減するため症状が楽になります。
治療
リハビリ、痛み止めの内服等で症状の改善を図ります。
脊柱管の圧迫は反り腰などでも症状の増加を招くため、理学療法士、鍼灸師のリハビリを行います。
加齢の変形以外のことでも脊柱管内の狭窄を強めている場合がありますので、理学療法士が柔軟性、筋力のチェック、姿勢の評価などを行い、一緒に原因を追究していきます。
●朝を起きた時に激痛だが、起きてしまうと痛くない。
●尻もちをついた後から腰が痛む。
●急に腰の痛みが強くなってきた。(高齢の方)
圧迫骨折
病態
骨粗鬆症をベースとして起こる骨折です。
痛み出す典型例として尻もちをついてから痛みを感じるようになった際には要注意です。
骨密度の低下が進むと、日常生活のわずかな衝撃で起こることもあり得るため、いつのまにか骨折とも表現されることもあります。
腰や背中が曲がり、身長の低下も招きます。
前かがみの姿勢が内蔵を圧迫し息苦しさ、消化器の不調も招くこともあります。
治療
骨粗鬆症をベースとしていますので骨粗鬆症の治療と同時に行います。
圧迫骨折の治療は、痛みに対する消炎鎮痛薬の内服。コルセット等による体幹の固定とさらにリハビリテーションを併用していきます。
転倒予防のリハビリまで幅広く対応させていただきます。
●お尻、太もも裏、ふくらはぎが痛みやしびれを感じる
坐骨神経痛(病名ではなく、神経痛の一種)
病態
腰でヘルニアや脊柱管狭窄症で神経を圧迫されることや、臀部の筋肉の炎症や痙縮・肥厚などの原因によって坐骨神経が絞扼され生じます。
治療
薬によって鎮痛を図ります。(内服薬や湿布薬の処方。)
当院ではリハビリで理学療法士によって、どうして坐骨神経が圧迫されているかを理学療法士が患者様の姿勢や生活習慣などのチェックしご自宅でできる体操を教えて、再発予防までお手伝いさせていただきます。
●骨粗鬆症
骨粗鬆症とは

現在、わが国は高齢化社会に突入しています。平均寿命も伸び、65歳以上の人口は、総人口の16%を占めます。それに伴い、骨粗鬆症患者数も年々全国的に増大し、現在1800万人(総人口の15%)と類推され、50歳以上の日本人女性では、25%を占めるとされています。
骨粗鬆症自体は、「骨がすかすかになる」状態のことを言います。いわゆる、「骨が弱くなった」状態で、これにより骨折しやすくなります。また、問題は、その後、痛みのせいで活動しなくなり、寝たきりになってしまう恐れがあるということです。
ですから、骨粗鬆症の治療は、単に薬の投与による「骨量の増加」だけでなく、これを踏まえて理学療法・運動療法による「骨折の阻止」が必要であり、さらには「骨折を阻止することによって活動範囲・生活レベルの向上」を目指すことであると考えます。
当院専門外来では、問診による痛みなどの症状、診察による理学的所見、検査(骨密度検査、血液検査・尿検査など)による判定、などの結果から総合的に判断し、正確な診断を行っています。
また、痛みなどの症状のない人であっても50歳以上であれば、骨粗鬆症専門外来受診をお勧めします。
原因
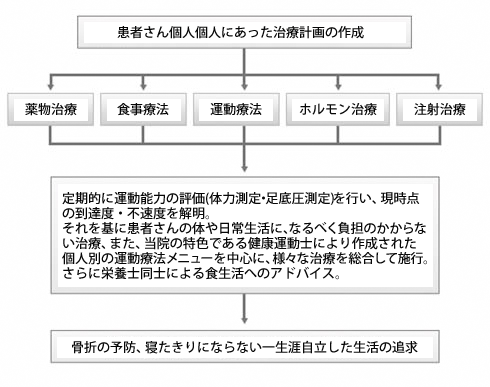
- 加齢など生体の変化に伴い発症するもの(例えば、閉経後のホルモンの低下による閉経性骨粗鬆症、骨を作る細胞数の減少による老人性骨粗鬆症)
- 他の病気などで骨の代謝に影響を与え発症するもの(例えば、関節リウマチ、糖尿病、甲状腺機能亢進症など)が挙げられます。
骨折の予防
上述のように、外来での検査から原因診断、治療、という流れになりますが、これには、厚生労働省から指針(ガイドライン)が提示されていて、これに従って治療を行います。
治療は、上記の図のようなものがありますが、治療の過程で、どうしても骨密度の数字ばかりに目を奪われがちです。ですが、さらに重要なのは、骨折の予防です。骨粗鬆症に伴う骨折の発生は、骨密度の低下のみでなく、運動機能の低下も原因となります。
運動療法とは
運動療法を含めた理学療法は、運動量の低下に伴う骨量の減少を予防し、運動機能および筋力の改善を行い、転倒の予防につながります。
また、運動療法の効果は、即効的でなく長時間の持続により発揮されます。当院では、骨粗鬆症治療として、運動療法を中心としており、骨粗鬆症体操や転倒予防教室などを定期的に開催・指導しています。

